Lymfatické uzliny tuberkulóza příznaky, příčiny, léčba
gangliová tuberkulóza je tuberkulózní infekce, která kromě postižení plic ovlivňuje lymfatické uzliny, především krční a supraclavikulární lymfatické uzliny. Je jednou z nejstarších nemocí na světě a je způsobena dvěma druhy mykobakterií, Mycobacterium tuberculosis hlavně a ve výjimečných případech Mycobacterium bovis.
K infekci obvykle dochází u kapiček slin vylučovaných pacienty infikovanými a inhalovanými zdravými pacienty. Jiné formy nákazy tuberkulózy bacillus jsou známé jak přes kůži nebo placentu, nicméně, oni jsou extrémně vzácní a nemají epidemiologický význam \ t.
Přibližně 33% případů tuberkulózy postihuje nejen plíce, ale i další orgány. Tyto případy jsou známé jako extrapulmonální tuberkulóza.
Index
- 1 Příčiny
- 2 Příznaky
- 3 Diagnostické testy
- 4 Diagnóza
- 5 Léčba
- 6 Odkazy
Příčiny
Tuberkulózní infekce je obvykle stahována vzduchem prostřednictvím kapiček vyloučených při kašli nebo kýchání.
Pacienti s extrapulmonální tuberkulózou, bez plicní tuberkulózy, nemají schopnost být infekční jakýmikoli prostředky přenosu..
Nicméně pacienti s extrapulmonální tuberkulózou, kteří mají také plicní tuberkulózu, pokud mohou být infikováni vzduchem.
Zapojení tuberkulárního bacillu do lymfatických uzlin se vyskytuje hlavně u imunokompromitovaných pacientů, včetně pacientů infikovaných HIV, dětí, starších osob, diabetiků, alkoholiků, renálních insuficiencí, pacientů po transplantaci a pacientů s neoplazmy nebo aktivní chemoterapií..
Příznaky
Ganglionarová tuberkulóza klinicky projevuje příznaky a příznaky charakteristické pro plicní tuberkulózu (horečka, diaforéza, ztráta hmotnosti, malátnost) a navíc lymfatenitické projevy.
V některých případech však mohou být extrapulmonální projevy vyjádřeny izolovaně, což vyžaduje specifické a ověřené diagnostické metody pro prokázání přítomnosti bacillu..
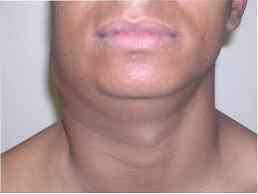
Počáteční projev je adenomegalie pomalého vývoje, hlavně v krčních a supraclavikulárních gangliach, který je známý jako "escrófula"..
Hlavní charakteristikou této adenomegálie je, že není bolestivá a na začátku je každá z nich dokonale ohraničena a pak se začíná setkávat v "hmotě", která je i nadále bezbolestná a může někdy fistulovat a slizovat..
Diagnostické testy
Diagnostické metody tuberkulózy jsou založeny především na mikrobiologickém studiu sekrecí dýchacích cest (sputum) ke kontrole přítomnosti bacillu..
Existuje také tuberkulinový test nebo PPD, což je purifikovaný proteinový derivát tuberkulózních bacilů, který se podává intradermálně. Pokud je lokální reakce indikuje mykobakteriální infekci.
PPD je kožní test pro detekci latentní tuberkulózní infekce u lidí, kteří nedostali BCG vakcínu.
Pro provedení tohoto testu se podává dávka PPD 0,1 cm3 VSC a po 48 - 72 hodinách se indurace odečte z injekce subkutánního derivátu..
Pokud je indurace měřena více než 5 mm, je to považováno za pozitivní u pacientů považovaných za vysoce rizikové jako HIV +, transplantované a nedostatečné ledviny.
Pokud je indurace 10 mm, je to považováno za pozitivní u pacientů s mírným nebo středním rizikem, jako jsou pacienti užívající intravenózní léčiva, diabetici nebo děti do 4 let..
U pacientů bez jakéhokoli rizika je indurace vyšší než 15 mm považována za pozitivní na přítomnost mykobakterií.
Diagnóza
Extrapulmonální tuberkulóza je rozdělena do dvou skupin; extrapulmonální tuberkulóza s bakteriologickou demonstrací a extrapulmonální tuberkulózou bez bakteriologického potvrzení.
Existují čtyři kritéria pro stanovení diagnózy extrapulmonální tuberkulózy bez bakteriologického potvrzení, z čehož musí být alespoň tři přítomny. Kritéria jsou:
- Klinická a epidemiologická diagnóza stanovená odborníkem podle lokality.
- Negativní kultura vzorku odebraného podle extrapulmonálního umístění.
- Zobrazovací nálezy (RTG, MRI, Echo nebo CT) kompatibilní s lézemi tuberkulózy.
- Anatomopatologická studie.
Pro stanovení diagnózy tuberkulózy lymfatické uzliny se provede vpich jehly s jemnou jehlou (FNAB) postiženého ganglia, což umožňuje diagnostické potvrzení o 80% případů..
Stejně tak může být dříve odebraná lymfatická uzlina biopsována, přičemž bakteriologického potvrzení se dosáhne identifikace granulomatózních lézí s viditelnými kyselými bacilemi nebo bez jejich přítomnosti..
Léčba
Léčba tuberkulózy má dva hlavní cíle:
-Zajistit, aby pacienti nebyli potenciálně infekční, a tím přerušit přenos-
-U pacientů, kteří jsou již infikováni, se vyvarujte morbidity a mortality a rezistence na léky.
Schéma léčby tuberkulózy lymfatických uzlin závisí na kategorii, ve které je pacient umístěn, a sestává ze dvou fází: počáteční nebo baktericidní fáze a fáze pokračování nebo sterilizace..
Pro stanovení kategorie se berou v úvahu faktory, jako je věk, komorbidita, přístup k úzce řízené ambulantní léčbě, přijetí na jednotku intenzivní péče (Intenzivní péče) a zda existuje odpověď na první léčebný režim či nikoliv..
Obecné schéma je schéma používané u pacientů starších 15 let a sestává ze 4 léčiv: Rifampicin, Isoniazid, Pyrazinamid a Isoniazid..
Tyto léky mají dobrou absorpci orálně a jejich maximální koncentrace je dosažena mezi 2 a 4 hodinami po jejich příjmu s úplnou eliminací žlučových cest / střev za 24 hodin..
Léčebný režim pro děti i dospělé sestává z počáteční nebo baktericidní fáze dvou měsíců, ve které jsou čtyři léky podávány denně od pondělí do pátku nebo 3krát týdně: pondělí, středa a pátek.
V případě pacientů hospitalizovaných na jednotce intenzivní péče (JIP) musí být léčba podávána 7 dní v týdnu.
Dávky počáteční fáze jsou rozděleny následovně:
- Etambutol 1 200 mg.
- Isoniacid 300 mg.
- Rifampicin 600 mg.
- Pyrazinamid 2 g.
Fáze pokračování spočívá v podávání rifampicinu a isoniazidu jednou týdně po dobu 4 měsíců v následujících dávkách:
- Isoniacid 600 mg.
- Rifampicin 600 mg.
Tímto způsobem je dodržen úplný léčebný režim 6 měsíců, což nejenže eliminuje patologii, ale také minimalizuje riziko recidivy..
Odkazy
- Harrisonovy principy interního lékařství. 18. vydání. Redakce Mc GrawHill. Svazek 1. Kapitola 165. Nemoci způsobené mykobakteriemi. Pgs. 1340 - 1359.
- José H. Pabón. Konzultace klinické praxe - lékařský. Lékařská redakční Medbook. Kapitola I. Vnitřní lékařství. Oddíl I: Infekční onemocnění. Tuberkulóza Pgs. 25 - 37.
- Miguel Alberto Rodríguez Pérez. Cervikální ganglionární tuberkulóza. Žurnál Otorhinolaryngology a chirurgie hlavy a krku. 72. Ne 1. Santiago de Chile. Duben 2012. Citováno z: scielo.conicyt.cl
- Živý plot Shourya Tuberkulózní lymfadenitida: včasná diagnostika a intervence. Journal of International Oral Health. Americká národní knihovna medicíny. Národní zdravotnické ústavy. Zdroj: ncbi.nlm.nih.gov
- Sharma SK, Mohan A. Extrapulmonální tuberkulóza. Indian J Med Res (2004) 120: 316-53. Zdroj: ncbi.nlm.nih.gov


